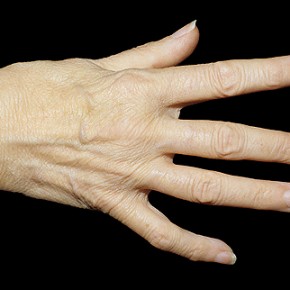
 Ревматоидный артрит – воспалительное заболевание, сопровождающееся симметричным воспалением периферийных суставов рук, запястий, локтей, плеч, бедер, коленей и ступней
Ревматоидный артрит – воспалительное заболевание, сопровождающееся симметричным воспалением периферийных суставов рук, запястий, локтей, плеч, бедер, коленей и ступней
Это хроническое заболевание, причины возникновения которого до сих пор не известны, однако ученые полагают, что не последнюю роль здесь имеет генетическая предрасположенность. Ревматоидный артрит чаще поражает женщин, чем мужчин, и может начаться в любом возрасте (у 80% заболевших людей заболевание начинает развиваться в 35-50 лет и достигает своего пика после 50 лет). С возрастом частота возникновения болезни увеличивается. Впервые заболевание может проявиться после тяжелых физических нагрузок, эмоционального шока, сильного переутомления или переохлаждения, в периоды гормональной перестройки организма, под воздействием некоторых инфекционных заболеваний. Установлено, что некоторые вирусы (вирус гепатита В, ретровирусы, герпесвирусы и парамиксовирусы) способствуют возникновению ревматоидного артрита. Считается, что риск развития заболевания снижается у женщин, длительное время кормивших грудью своих детей. Так, лактация в течение двух и более лет понижает риск развития ревматоидного артрита почти в два раза.
Установлено, что ревматоидный артрит является аутоиммунным заболеванием – иммунная система человека вырабатывает антитела, направленные против собственной синовиальной ткани. При ревматоидном артрите происходит воспаление внутренней (синовиальной) оболочки сустава, которая начинает вырабатывать избыточное количество жидкости. Это приводит к болям и нарушению подвижности сустава. В ряде случаев происходит сильное утолщение синовиальной оболочки (так называемый «паннус»). Паннус может распространиться на хрящевую ткань, вызывая эрозию кости и повреждая связки вокруг сустава. Это приводит к деформации сустава и нарушению его основных функций. Согласно статистике, средняя продолжительность жизни пациентов с ревматоидным артритом снижается на несколько лет. Ревматоидный артрит характеризуется высокой инвалидностью (до 70%), особенно среди пожилых людей. Основными причинами смерти при этом недуге становятся инфекционные осложнения и почечная недостаточность.
Кроме поражения суставов, возможны и внесуставные проявления ревматоидного артрита. Со стороны сердечно-сосудистой и дыхательной системы это может быть перикардит, васкулит, гранулематoзное поражение клапанов сердца, плеврит (воспаление внутренней оболочки легких), ревматоидные узелки в легких; со стороны кожных покровов – ревматические узелки, воспаление стенок мелких кровеносных сосудов кожи; со стороны нервной системы -компрессионная нейропатия (сильные боли в результате сдавливания периферических нервов), множественные мононевриты (воспаления одиночных нервов). Ревматоидный артрит также может способствовать появлению анемии (снижению гемоглобина), тромбоцитозу (увеличению количества тромбоцитов в крови) и нейтропении (уменьшению числа нейтрофилов в крови). Самым серьезным осложнением артрита может стать амилоидоз почек (нарушение белкового обмена) с последующим развитием почечной недостаточности, поскольку чрезмерное количество воспалительных белков оседает в почках и нарушает их функции. Другими осложнениями ревматоидного артрита являются инфаркт миокарда и инсульт, что связано с ранним развитием атеросклероза сосудов.
Симптомы
Ревматоидный артрит развивается в три стадии. Вначале происходит отёк синовиальных сумок, в результате чего у больного наблюдаются болевые ощущения, местное повышение температуры и припухлость суставов. На следующей стадии происходит стремительное деление клеток, приводящее к уплотнению синовиальной оболочки. Третья стадия развития заболевания сопровождается образованием воспаленными клетками фермента, поражающего кости и хрящи, что приводит к деформации суставов, усилению боли и потере двигательной функции сустава.
Ревматоидный артрит развивается медленно, иногда в течение нескольких лет (очень редко протекает в острой форме). Заболевание может начаться с любого сустава, но чаще всего начинается с мелких суставов пальцев, рук и запястий. Как правило, суставы поражаются симметрично, то есть если заболел сустав на правой руке, то вскоре должен заболеть такой же сустав на левой руке. Начальный этап болезни может проявляться утомляемостью, сильной слабостью в мышцах и утренней скованностью. Боли появляются не сразу, а по мере прогрессирования заболевания. Вскоре для больного нормой становятся самые типичные симптомы ревматоидного артрита – боль, припухлость суставов и скованность в них, особенно по утрам. Боль может усиливаться при длительном сидении. Пациенты часто жалуются на потерю аппетита, депрессию, анемию, холодные и (или) потные ступни и ладошки. Возможно нарушение функционирования глазных и слюнных желез, что приводит к недостаточной выработке слёз и слюны. В период обострения артрита суставы припухают сильнее, чем обычно; они становятся горячими на ощупь, кожа на воспаленных участках краснеет; суставы болят даже в состоянии покоя.
Диагностика
Диагноз заболевания основывается на данных визуального осмотра пациента, рентгенографии пораженных суставов и ряда лабораторных исследований. Проводят анализ крови на СОЭ (скорость оседания эритроцитов), на ревматоидный фактор (ревмо-фактор), количество тромбоцитов и некоторые другие. Само по себе наличие в крови положительного ревмо-фактора не является конечным основанием для постановки диагноза, поскольку высокий уровень этого ревмо-фактора может свидетельствовать о наличии более тяжелых заболеваний, которые не характеризуются проявлением суставной симптоматики. Кроме того, такой тест может оказаться положительным у некоторых пожилых людей. Поэтому помимо определения ревмо-фактора проводят самый прогрессивный на сегодняшний день анализ – титр антител к циклическому цитруллинсодержащему пептиду (анти-ЦЦП). Этот показатель обнаруживается в 79% сывороток крови людей, больных ревматоидным артритом.
Рентгеновское исследование на ранних стадиях не всегда помогает определить точный диагноз, поскольку рентгенография обнаруживает опухоль мягких тканей возле суставов и наличие жидкости в суставном пространстве, то есть когда заболевание находится в самом разгаре. Рентгеновские снимки могут показать появление краевой эрозии кости, что также свидетельствует об активном развитии ревматоидного артрита и требует немедленного лечения.
Стойкое увеличение СОЭ, высокие титры ревмо-фактора, ранние рентгенологические изменения поражённых суставов, появление ревматоидных узлов и поражение более крупных суставов, а также увеличение лимфатических узлов – все это является критериями неблагоприятного прогноза заболевания.
Лечение ревматоидного артрита
Лечение заболеваниия направлено на облегчение боли пациенту, уменьшение воспалительного процесса, достижение ремиссии на ранних стадиях заболевания и сохранение двигательных функций суставов. Для устранения воспалительного процесса и уменьшения утренней скованности применяют нестероидные противовоспалительные препараты, которые не действуют непосредственно на причины заболевания, но позволяют эффективно устранить боль, припухлость и скованность. Однако нестероидные противовоспалительные препараты имеют ярко выраженные побочные эффекты – желудочно-кишечные расстройства, поэтому иногда некоторым пациентам врач вообще не может подобрать препарат из этой группы и отказывается от их применения.
При наличии инфекции (например, туберкулеза, хламидиоза) проводят терапию соответствующими антибактериальными препаратами. В самые воспаленные суставы иногда вводят кортикостероидные препараты (гормоны коры надпочечников и их синтетические аналоги, например преднизолон), обладающие сильным противовоспалительным действием и показанные в периоды обострений болезни. Инъекции преднизолона или дексаметазона внутримышечно или непосредственно в сустав в разумных дозах позволяют врачу контролировать вспышки ревматоидного артрита. Однако применять эти препараты следует строго под контролем врача, поскольку при длительной терапии кортикостероидами развивается хрупкость костей и стойкое повышение артериального давления.
На относительно ранних этапах заболевания, когда воспален один крупный сустав (колена или запястья), врач-ревматолог может предложить провести хирургическую операцию по удалению синовиальной оболочки сустава – синовэктомию. При тяжелой степени поражения крупных суставов возможна операция по их протезированию – наиболее успешно протезирование суставов коленей и бедер.
Важным аспектом терапии ревматоидного артрита является профилактика остеопороза: необходимо восстановить нарушенный кальциевый баланс, повысить всасывание кальция в кишечнике и уменьшить его выведение из организма. Кроме лекарств, содержащих препараты кальция в сочетании с витамином D, всем пациентам рекомендуется диета с повышенным содержанием кальция. Для этого в рационе больного обязательно должны присутствовать твердые сыры, творог, сметана, лесные и грецкие орехи и т.п. Большое значение в лечении ревматоидного артрита имеет лечебная физкультура, позволяющая поддерживать максимальную подвижность суставов и сохранить мышечную массу.
Профилактика
На сегодняшний день, к сожалению, не существует эффективных способов предотвращения появления ревматоидного артрита. Однако профилактика необходима в отношении развития обострения и тяжелых последствий уже существующей болезни.
При артрите тазобедренного, коленного или голеностопного сустава для поддержания правильной походки рекомендуется использование трости в соответствии с ростом пациента. Трость следует держать в руке, противоположной самому пораженному суставу. Если артритом поражены суставы стоп, то обувь не должна увеличивать нагрузку на суставы, для чего выбирают свободные туфли на невысоком каблуке. Важно отказаться от курения, поскольку оно способствует прогрессированию заболевания. Лишний вес усиливает нагрузку на суставы, поэтому пациентам с ожирением необходимо нормализовать массу тела.
Определённую роль в уменьшении воспалительных процессов при ревматоидном артрите имеет диета с включением рыб жирных пород и рыбьего жира. Пища должна быть богата кальцием, которого много в молочных продуктах. Потребление соли, мясных продуктов, жиров и копченостей необходимо сократить.